Kiedy konieczne jest usunięcie tarczycy?
Choroby tarczycy nie zawsze wiążą się z koniecznością ingerencji chirurgicznej. Są jednak sytuacje, w których operacja jest nieunikniona. Na liście wskazań do usunięcia tarczycy znajdują się:
- wole tarczycy, które jest tak duże, że uciska drogi oddechowe lub w znaczny sposób wpływa na wygląd pacjenta
- nowotwór złośliwy (rak tarczycy), który może objawiać się na przykład guzkami na tarczycy
- nieskuteczna terapia farmakologiczna, która nie jest w stanie odpowiednio kontrolować choroby
- powikłana nadczynność tarczycy
W zależności od stanu pacjenta, lekarz może podjąć decyzję o wycięciu całej tarczycy, czyli przeprowadzeniu tyreoidektomii lub zdecydować się na częściowe usunięcie gruczołu tarczowego, nazywane strumektomią. Decyzja ta zawsze poprzedzona jest licznymi specjalistycznymi badaniami. Warto pamiętać, że operacja tarczycy nie jest równoznaczna z zakończeniem leczenia - jest ona jednym z jego etapów.
Kwalifikacja do operacji wycięcia tarczycy

Decyzję o przeprowadzeniu operacji tarczycy podejmuje tak zwany lekarz od tarczycy, czyli endokrynolog. Na podstawie rozmowy z pacjentem oraz po przeprowadzeniu określonych badań, jest on w stanie ocenić, czy zabieg będzie niezbędny, czy jednak nie trzeba go przeprowadzać. Jednym z badanych parametrów jest tsh, czyli hormon tyreotropowy. Nie jest on jednak produkowany przez tarczycę, a przez przysadkę mózgową. Wywiera on na gruczoł tarczowy wpływ, stymulując go do wydzielania hormonów tarczycy - trójjodotyroniny (T3) i tyroksyny (T4). Badanie tsh jest często jednym z pierwszych zalecanych przez endokrynologów badań przy podejrzeniu nieprawidłowej pracy gruczołu tarczowego.
Kolejnym ważnym krokiem zarówno w diagnostyce, jak i kwalifikacji do operacji, jest USG tarczycy. Badanie to pozwala dokładnie ocenić zarówno wielkość, kształt oraz strukturę samego gruczołu, jak i stwierdzić czy znajdują się w nim zmiany takie jak guzki czy torbiele. Te większe często można wyczuć podczas badania dotykowego, zaś wole tarczycowe może być nawet widoczne gołym okiem, jednak najmniejsze zmiany będą możliwe do zobrazowania wyłącznie w badaniu USG. Zleca się je przede wszystkim w przypadku wyczucia zmian w badaniu palpacyjnym oraz w sytuacji powiększenia tarczycy (obwodu szyi), jednak lekarz może wykonać je także, gdy wyniki hormonów tarczycy odbiegają od normy.
Po wykryciu jakichkolwiek niepokojących zmian, np. guza na tarczycy, należy wykonać biopsję tarczycy. Polega ona na pobraniu fragmentu guzka za pomocą specjalnej igły. Wycinek jest następnie badany przez patologa, który odróżnia zmiany łagodne od złośliwych, dzięki czemu możliwe jest wdrożenie dalszego postępowania, odpowiadającego istniejącym zmianom.
Badania przed operacją tarczycy
W każdym z przypadków, jeszcze przed operacją, konieczne jest wykonanie badań oceniających stan ogólny pacjenta, które wymagane są przed większością zabiegów. Wśród nich lekarz najczęściej zleca podstawowe badania laboratoryjne:
- morfologia krwi
- poziom elektrolitów w surowicy (sód, potas)
- mocznik i kreatynina
- stężenie glukozy
- badanie ogólne moczu
Do powyższych badań dochodzą podstawowe parametry układu krzepnięcia:
- APTT – czas koalinowo-kefalinowy,
- PT – czas protrombinowy,
- INR – wystandaryzowany współczynnik czasu protrombinowego i fibrynogen.
Rodzaje operacji tarczycy
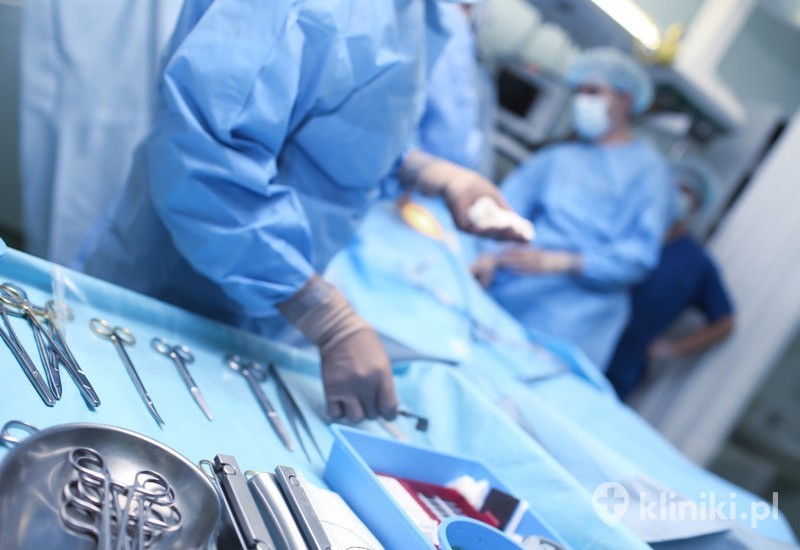
To, jak wygląda operacja tarczycy, zależy przede wszystkim od zakresu zabiegu. Im jest on większy, tym więcej czasu zajmuje cała procedura. Niezmienne pozostaje to, że zabieg przeprowadza się w znieczuleniu ogólnym.
Usunięcie płata tarczycy (strumektomia)
Wskazaniem do chirurgicznego usunięcia płata tarczycy jest guz pęcherzykowy jednego z płatów, ograniczony tylko i wyłącznie do tego płata. Po zabiegu niezmiernie ważny jest wynik badania histopatologicznego, który mówi, czy zmiana była złośliwa czy łagodna, ponieważ od tego zależy dalsze postępowanie. Jeżeli guz okazał się złośliwy, należy poszerzyć operację o usunięcie drugiego płata oraz lokalnych węzłów chłonnych.
Pacjent zakwalifikowany do zabiegu musi być odpowiednio przygotowany. Chory powinien być w stanie eutyreozy, czyli stanu prawidłowej ilości hormonów tarczycy w organizmie. Przygotowanie do zabiegu pacjenta w nadczynności gruczołu tarczowego zazwyczaj wymaga kilkutygodniowego podawania tyreostatyków, zaś w przypadku niedoczynności tarczycy konieczna jest suplementacja uzupełniająca poziom hormonów.
Wycięcie płata tarczycy trwa zazwyczaj od 40 do 60 minut. Operację przeprowadza specjalista chirurgii ogólnej i endokrynologicznej.
Subtotalne wycięcie tarczycy (strumektomia subtotalna)
Wycięcie chirurgiczne obydwu płatów wraz z węziną tarczycy, inaczej zwane subtotalnym lub częściowym usunięciem gruczołu, jest najczęściej przeprowadzaną operacją tarczycy. W przebiegu procedury usuwa się fragmenty płatów tarczycy zawierających niepokojące zmiany - zwykle jest to od 50 do 90% pierwotnej objętości gruczołu tarczowego. Z reguły pozostawia się niewielką ilość tkanki tarczycy na jej tylnej powierzchni, przylegającej do tchawicy. Wskazaniem do strumektomii subtotalnej jest wole nadczynne guzowate, wole guzkowe obojętne oraz wole miąższowe obojętne i nadczynne, a także wole w przebiegu zapalenia tarczycy, na przykład w chorobie Hashimoto.
W przypadku rozpoznania wola guzkowego pacjent zazwyczaj jest w stanie eutyreozy i nie wymaga specjalnego przygotowania do zabiegu - obowiązuje go standardowe postępowanie jak przed każdym zabiegiem operacyjnym. W momencie gdy jest to wole guzkowe nadczynne bądź przebiegające z zapaleniem tarczycy i stwierdzony zostanie u pacjenta stan hiper- lub hipotyreozy, potrzebne jest specjalne przygotowanie chorego do zabiegu. W przebiegu nadczynności gruczołu tarczowego chory musi być leczony tyreostatykami na kilka tygodni przed zabiegiem, aż do osiągnięcia prawidłowej czynności gruczołu tarczowego.
Całkowite wycięcie tarczycy (tyreoidektomia)
Chorobami kwalifikującymi się do całkowitej resekcji tarczycy, są między innymi nowotwory gruczołu tarczowego, a wśród nich rak brodawkowaty, pęcherzykowy i rdzeniasty tarczycy. Poza nowotworowymi zmianami, wskazaniem do totalnego usunięcia tarczycy jest również wole charakteryzujące się budową wyłącznie guzkową, niektóre wola w przebiegu choroby Hashimoto oraz niektóre wola nawrotowe.
Całkowita resekcja tarczycy powinna być przeprowadzana w wysoko wykwalifikowanych placówkach, specjalizujących się w chirurgicznym leczeniu schorzeń tarczycy. Ze względu na wysokim stopień trudności operacji i możliwe powikłania, procedura powinna być zarezerwowana dla doświadczonych chirurgów. To, ile trwa operacja tarczycy, zależy od różnych czynników, jednak zazwyczaj jest to od 2 do 3 godzin.
Podobnie jak w powyższych przypadkach, tak również i w tym, chory zakwalifikowany do zabiegu operacyjnego powinien być do niego odpowiednio przygotowany. Jeżeli choroba gruczołu tarczowego przebiega z nadczynnością lub niedoczynnością tarczycy, niezbędne jest wcześniejsze wprowadzenie chorego w stan eutyreozy. Ważnym badaniem w aspekcie chirurgii gruczołu tarczowego jest badanie foniatryczne, oceniające stan i ruchomość strun głosowych. Wykonuje się je zarówno przed, jak i po operacji, co jest związane z możliwym powikłaniem, jakim jest uszkodzenie nerwu krtaniowego wstecznego.
Endoskopowa operacja tarczycy
Minimalnie inwazyjne techniki zabiegowe wykorzystywane w leczeniu chorób tarczycy możemy podzielić na zabiegi w pełni wideoskopowe (endoskopowe) oraz zabiegi przeprowadzane ze wspomaganiem układu optycznego (MIVAT - minimally invasive video-assisted thyroidectomy). Minimalnie inwazyjna tyreoidektomia z wideo-asystą (MIVAT) jest bardzo dobrym wyborem w przypadku profilaktycznego wycięcia gruczołu tarczowego u chorych, obciążonych rodzinnym występowaniem raka rdzeniastego tarczycy, a także u pacjentów z zespołem MEN-2a, czyli zespołem gruczolakowatości wewnątrzwydzielniczej.
Na liście wskazań do usunięcia tarczycy z wykorzystaniem technik minimalnie inwazyjnych znajduje się także:
- wole do 25 ml wielkości
- guzek na tarczycy nie większy niż 30 mm, o łagodnym charakterze.
Procedury wykonywane są najczęściej z dostępu szyjnego, jednak niektórzy specjaliści wykorzystują tak zwane dostępy odległe: pachowe, piersiowe, tylny karkowy zza ucha, pachowo-piersiowe oraz przez usta. Tak przeprowadzony zabieg daje doskonałe efekty kosmetyczne, ponieważ pozostała po nim blizna jest mniejsza i mniej widoczna.
Zalety endoskopowego wycięcia tarczycy to także:
- skrócenie hospitalizacji
- krótszy czas rekonwalescencji
- mniejszy ból pooperacyjny.
Kontrola i pielęgnacja rany pooperacyjnej przebiega podobnie jak w przypadku zabiegów klasycznych. Ważne jest odpowiednie przemywanie i dezynfekcja rany oraz stosowanie maści kolagenowych na bliznę.
Według dostępnych danych, obecnie tylko niewielki odsetek chorych (około 10%) zostaje zakwalifikowanych do całkowitego usunięcia tarczycy przy użyciu technik minimalnie inwazyjnych. Tego rodzaju zabiegi przeprowadza się w niewielu placówkach, a operatorem musi być specjalista chirurgii ogólnej i endokrynologicznej o bardzo dużym doświadczeniu i odbytej praktyce. Ze względu na trudności techniczne zabiegu i czas jego trwania (często jest on dłuższy od technik klasycznych), techniki minimalnie inwazyjne nie są tak popularne jak chirurgiczne.
W tym miejscu warto wspomnieć jeszcze o laserowym usuwaniu guzów tarczycy. Zabieg z użyciem Echolasera oferują już niektóre polskie placówki. Pacjenci zastanawiają się także, czy możliwe jest usuwanie guzków tarczycy laparoskopowo. Metoda ta nie jest jednak praktykowana.
Powikłania pooperacyjne po wycięciu tarczycy
Samopoczucie po operacji tarczycy jest kwestią indywidualną i zależy m.in. od zakresu wykonanego zabiegu. Od razu po operacji pacjent poddany jest wnikliwej obserwacji pod kątem wystąpienia ewentualnych powikłań. Na szczęście szacuje się, że całkowita możliwość ich wystąpienia nie przekracza 5%. Jednym z powikłań może być krwawienie i tworzenie się krwiaka w obrębie rany pooperacyjnej. Dochodzi wówczas do powiększania się obwodu tarczycy i może nastąpić ucisk dróg oddechowych, objawiający się chrypką bądź dusznością. Stan ten wymaga pilnej interwencji lekarskiej.
Mniej więcej u 30% operowanych występuje pooperacyjna niedoczynność przytarczyc, objawiająca się mrowieniem palców oraz wokół ust - jest to spowodowane zmniejszonym poziomem wapnia w surowicy. Aby temu zapobiec, po zabiegu wykonuje się oznaczenie poziomu parathormonu w surowicy i podaje się pacjentowi preparaty wapnia i witaminy D3. Ponadto do suplementacji włączana jest tyroksyna w odpowiedniej dawce (zależnej od rozległości zabiegu), a następnie skorygowana po kontrolnym badaniu poziomu tyreotropiny w surowicy. Po każdym zabiegu operacyjnym na gruczole tarczowym, usunięta tkanka jest poddawana badaniu histopatologicznemu. Jego wynik pacjent odbiera po 2-3 tygodniach.
Innym istotnym badaniem przeprowadzanym już po zabiegu jest pomiar poziomu tyreotropiny i wolnych hormonów tarczycy w surowicy. Jego wyniki pomogą lekarzowi w podjęciu decyzji o dalszym postępowaniu pooperacyjnym.
Oprócz opisanych powyżej komplikacji, na liście możliwych powikłań znajdują się również:
- uszkodzenie nerwu krtaniowego górnego
- powikłania zapalne
- uszkodzenia sąsiednich narządów
- zator powietrzny
Jakiekolwiek niepokojące symptomy występujące po zabiegu należy koniecznie zgłaszać lekarzowi. Objawy takie jak choćby gorączka po operacji, mogą świadczyć o toczącym się w organizmie stanie zapalnym, który trzeba jak najszybciej zlikwidować.
Usunięcie tarczycy - rekonwalescencja po zabiegu
Po operacji ważne jest, aby pozostawać pod stałą opieką endokrynologa. Pomoże to uniknąć niechcianych komplikacji i szybko wrócić do formy. Dokładne zalecenia po operacji tarczycy są uzależnione od techniki zabiegowej, jaką posługiwał się chirurg, jak również od zakresu samej procedury. Chory zostaje wraz z nimi wypisany do domu.
Zwykle ma on się zgłosić na zdjęcie szwów do poradni chirurgicznej po 7 dniach od wypisu oraz po odbiór wyniku badania histopatologicznego wyciętej zmiany po okresie 2-3 tygodni. Dodatkowo dostaje odpowiednie środki farmakologiczne - heparynę drobnocząsteczkową, którą powinien przyjmować codziennie w iniekcjach podskórnych w brzuch przez 10 dni, a jeśli przyjmował osłonę antybiotykową podczas pobytu, dostaje również receptę na antybiotyk. Ponadto pacjent otrzymuje szczegółowe instrukcje dotyczące pielęgnacji pooperacyjnej rany, zmiany opatrunku oraz osiągnięcia jak najlepszego wyglądu blizny. W tym celu zalecane są maści bądź żele silikonowe, które mogą być stosowane już tydzień po zdjęciu szwów.
Chory wraca do pełnej sprawności już po dwóch tygodniach. A czego nie wolno po operacji tarczycy? Okres rekonwalescencji po usunięciu tarczycy wymaga powstrzymania się od wzmożonego wysiłku fizycznego, szczególnie siłowego, gdyż nadmierne rozciągnięcie skóry szyi może negatywnie wpłynąć zarówno na samą bliznę, jak i szczelność rany we wczesnym okresie po zabiegu. Ważną informacją jest to, iż bliznę należy chronić przed nadmiernym nasłonecznieniem.
Jak wygląda życie po całkowitym usunięciu tarczycy?
W wyniku usunięcia całej tarczycy dochodzi do trwałej niedoczynności tego gruczołu. W przypadku braku jednego płata tarczycy lub większej jej części, stopień niedoczynności bywa różny i musi być on stale kontrolowany.
Osoby po całkowitej resekcji tarczycy, a także większość pacjentów po częściowym usunięciu narządu, przez resztę życia muszą przyjmować odpowiednie leki, mające na celu zastąpienie tyroksyny. Nieodpowiednie leczenie lub jego brak, mogłoby skutkować pojawieniem się charakterystycznych objawów dla niedoczynności tarczycy objawów. Zaliczamy do nich m.in.:
- zmęczenie
- problemy z pamięcią i koncentracją
- nadmierny przyrost masy ciała
- sucha, szorstka skóra
- wypadanie i wzmożona łamliwość włosów
- uczucie zimna
- zaparcia
Usunięcie tarczycy - skutki
Życie bez tarczycy nie powinno być uciążliwe, jeżeli będziemy pod stałą opieką endokrynologa. Przestrzeganie jego zaleceń jest niezwykle istotne, ponieważ specjalista będzie regularnie sprawdzał poziom hormonów i dostosowywał dawkę tyroksyny tak długo, aż będzie ona właściwa.
Usunięcie tarczycy a tycie
Problemy z nadprogramowymi kilogramami to codzienność osób zmagających się z niedoczynnością tarczycy. Kontrola wagi w tym stanie jest utrudniona i możliwa tylko w połączeniu z odpowiednim leczeniem. Wycięcie tarczycy również wiąże się zatem z tyciem, a dodatkowe 5, 10 czy 15 kg jest wówczas spowodowane przede wszystkim rozregulowaniem gospodarki hormonalnej, a nie tylko pooperacyjnym unieruchomieniem.
Co w takim wypadku należy zrobić? Przede wszystkim poddać się leczeniu, którego celem będzie uregulowanie poziomu wszystkich hormonów, które uległy rozchwianiu po operacji.
Dieta po operacji tarczycy nie powinna być restrykcyjna, a po prostu zdrowa i dostosowana kalorycznością do poziomu aktywności fizycznej pacjenta. Do codziennego jadłospisu warto włączyć zatem chude mięso, ryby (świetny będzie dziki łosoś, dorsz, ale także krewetki) i zdrowe tłuszcze: oliwę z oliwek, olej z pestek winogron czy olej awokado. Posiłki powinny zawierać także różnego rodzaju orzechy, pestki dyni i sezam.
Z warzyw i owoców poleca się szczególnie: brokuły, brukselkę, awokado, szparagi, kalafiora, ogórki,bakłażana, kalarepę, rzodkiew, fasolę, szpinak, pomidory, borówki, jeżyny, kiwi, maliny. Należy przy tym pamiętać, że warzyw krzyżowych nie wolno spożywać surowych.
Zdrowa, pełna witamin dieta w połączeniu z aktywnością fizyczną i, przede wszystkim, odpowiednio dobranymi lekami na tarczycę, pozwoli zadbać o sylwetkę i w przyjemny sposób wrócić do formy sprzed operacji.
FAQ, czyli najczęstsze pytania o leczenie tarczycy
Ile kosztuje operacja tarczycy?
Cena wycięcia tarczycy jest uzależniona od wielu czynników, do których zaliczamy m.in. zakres zabiegu oraz zastosowaną technikę. Klasyczne chirurgiczne usunięcie jednego płata tarczycy to koszt w wysokości od 4 do 6 tys. zł. Droższa jest całkowita resekcja tarczycy. Ceny za taki zabieg zaczynają się na 3,5, a kończą na 8,5 tys. zł.. Sprawdź ceny w zależności od metody.
Czy po operacji tarczycy zostaje blizna?
Jednym ze skutków operacji tarczycy jest blizna. Jej długość to około 10 cm, a swoim kształtem przypomina ona łuk. Ze względu na to, że szwy lub klamerki czasami są zdejmowane nawet po 2 dniach od wycięcia tarczycy, blizna nie szczególnie wyraźna, jednak nie jest też niewidoczna. Aby nie rzucała się w oczy, warto odpowiednio o nią dbać, smarując specjalnymi maściami oraz żelami.
Jak długo utrzymuje się chrypka po operacji tarczycy?
Chrypka jest częstym następstwem operacji wycięcia tarczycy i najczęściej ustępuje w okresie od 6 do 12 miesięcy po zabiegu. Jeśli jest silna i towarzyszą jej takie objawy jak kaszel, konieczne może okazać się przeprowadzenie ponownego badania stroboskopowego, które pozwala ocenić szansę powrotu prawidłowych czynności strun głosowych.
Ile zwolnienia przysługuje po operacji tarczycy?
Zwolnienie po operacji tarczycy jest kwestią indywidualną i zależy od ogólnego stanu pacjenta po zabiegu. Można jednak przyjąć, że średni czas zwolnienia lekarskiego po wycięciu tarczycy to około 2 tygodnie.
Jak wygląda dieta po usunięciu tarczycy?
Dieta po operacji dotyczy wszystkich zabiegów chirurgicznych i musi być ona delikatna i lekkostrawna. Ze względu na to, iż po wycięciu tarczycy niektórzy pacjenci narzekają na ból gardła, zaleca się przygotowywanie przez pierwszych kilka dni posiłków płynnych i miękkich, które dodatkowo nie podrażnią śluzówki. To, czego nie wolno po operacji tarczycy, to jeść pikantnych i tłustych dań w pierwszych dobach po zabiegu.
Umów wizytę!
Jeśli Ty także borykasz się z problemami tarczycy, nie wahaj się dłużej - skontaktuj się z nami. Nasz doradca bezpłatnie przedstawi Ci pełną ofertę leczenia chorób tarczycy w 17 klinik w Polsce wraz ze szczegółowymi cenami. Pomoże również w umówieniu wizyty konsultacyjnej u wybranego specjalisty na dogodny termin.
Zadzwoń do nas: 22 417 40 79 (telefon czynny pon - pt, w godz. 8:00 - 18:00)
Źródła:
- Cichoń S., Pomorski L., "Chirurgia endokrynologiczna", Warszawa, 2010, ISBN: 978-83-200-3863-7
- Gawrychowski J, Jarząb B., "Choroby tarczycy i przytarczyc. Diagnostyka i leczenie", Warszawa, 2014, ISBN: 978-83-61104-89-6
- Bolanowski M., Kuliczkowska-Płaksej J., "Endokrynologia w praktyce klinicznej. Podręcznik dla studentów", Wrocław, 2019, ISBN: 978-83-7055-399-9
- Rawlinson N., Alderson D., "Choroby chirurgiczne. Diagnoza i leczenie", Warszawa, 2014, ISBN: 978-83-200-4484-3


4.2/5 (opinie 122)